Можно при панкреатите есть дыню: Узнайте об арбузах и дынях при панкреатите и холецистите
можно ли есть, польза и вред, нормы употребления
Назад
Особенности употребления дыни при панкреатите
- Можно ли употреблять дыню при панкреатите
- Химический состав
- Свойства дыни для организма человека
- Польза
- Вред и противопоказания
- Нормы употребления
- Диетические рецепты при панкреатите
- Огород
- Дыня
- Польза и вред дыни
- Особенности употребления дыни при панкреатите
65 лайков
Может прозвучать странно, но фруктовое богатство и разнообразие летней поры не всем приносит радость. Согласитесь, сложно радоваться, когда на столе стоят ароматные ломтики сладкой и сочной дыни, а вам нельзя ими полакомиться в связи с обострением заболеваний поджелудочной железы. В такие моменты остро возникает вопрос: можно ли есть дыню при панкреатите, ответ на который вы найдёте в этой статье.
Согласитесь, сложно радоваться, когда на столе стоят ароматные ломтики сладкой и сочной дыни, а вам нельзя ими полакомиться в связи с обострением заболеваний поджелудочной железы. В такие моменты остро возникает вопрос: можно ли есть дыню при панкреатите, ответ на который вы найдёте в этой статье.
ПоказатьСкрыть
- Можно ли употреблять дыню при панкреатите
- Химический состав
- Свойства дыни для организма человека
- Польза
- Вред и противопоказания
- Нормы употребления
- Диетические рецепты при панкреатите
Можно ли употреблять дыню при панкреатите
Неизменный спутник панкреатита — жёсткая диета, которой должен придерживаться больной, чтобы не спровоцировать осложнений заболевания. Поэтому, перед тем как съесть любимое лакомство, страдающий от панкреатита должен тщательно изучить, как это повлияет на его самочувствие, и убедиться в том, можно ли ему кушать желанный продукт.
Учитывая богатство дынных плодов витаминами и минералами и не имея знаний об особенностях заболеваний поджелудочной железы, можно сказать, что дынные ягоды кушать при панкреатите.
Но на самом деле больной панкреатитом может употреблять такое лакомство только при условии, что его болезнь имеет хроническую форму или проходит стадию длительного и стойкого процесса ремиссии. А также нужно сбалансировать свои вкусовые предпочтения с соблюдением всех правил питания. Нельзя сразу набрасываться на ягоду и есть её в неограниченном количестве. Стоит пройти своеобразное тестирование — скушать дынный мусс или желе. Если после этого вы чувствуете себя хорошо, то можно съесть и дынный ломтик. Также вы можете готовить себе сок из этой ягоды, но его нельзя пить концентрированным: разбавьте тёплой водой.
Преимущество сока в том, что в его составе не содержится клетчатка, которая может спровоцировать проблемы с пищеварением, стать причиной метеоризма и диареи.
Если ваш недуг обострился, то употребление дыни категорически запрещено: клетчатка и углеводы, которыми богат плод, работают на стимуляцию системы пищеварения, а это пагубное явление при остром панкреатите, когда зачастую нужно не только сидеть на суровой диете, но и голодать.
Важно! При заболеваниях поджелудочной железы строго согласовывайте свой рацион питания с врачом.
Химический состав
Дыня принадлежит к низкокалорийным плодам: в 100 г ягоды всего 35 калорий. Относительно пищевой ценности, то в составе фрукта больше всего содержится углеводов (7 г), белков и жиров значительно меньше (соответственно, 0,6 и 0,3 г). Почти один грамм из ста уходит на пищевые волокна. Остальные 90 г дынного состава — вода.
В связи с такой «водянистостью» нередко можно услышать замечания скептиков о том, что употребление дынь — пустая трата времени, денег и усилий. Но это далеко не так, ведь плод является настоящим витаминным кладезем. Так, ягода содержит запасы тиамина (В1), рибофлавина (В2), холина (В4), пантотеновой кислоты (В5), пиридоксина (В6), фолатов (В9), аскорбинки (С), филлохинона (К), альфа токоферола (Е).
Также в дынном составе содержатся калиевые, кальциевые, магниевые, натриевые, фосфорные, хлорные макроэлементы.
- фруктозой;
- сахарозой;
- глюкозой;
- моносахаридами;
- дисахаридами;
- крахмалом;
- декстринами.
Свойства дыни для организма человека
Богатый витаминно-минеральный состав дыни, несомненно, является источником пользы для человеческого организма. Но, прежде чем приступить к употреблению ягоды, больной панкреатитом должен тщательно взвесить все плюсы и минусы, подробнее о которых читайте далее.
Польза
- Во время употребления дыни вы имеете возможность наслаждаться не только её сочностью, ароматом и сладостью, но и насытить свой организм пользой, ведь эта разновидность бахчевых работает на:
- укрепление иммунитета и сосудов человека;
- стимуляцию кровообращения;
- выведение песка и камней из почек и мочеполовых путей;
- поднятие настроения;
- обеспечение организма антиоксидантами, необходимыми для предотвращения старения, образования раковых клеток;
- устранение воспалений в органах и системах;
- дополнительное активирование антибактериальных лекарств;
- улучшение расщепления субстратов из пищи;
- изгнание глистов из организма;
- активизацию слабительной деятельности, что особо важно при запорах;
- обеспечение антитоксического эффекта;
- улучшение состояния волос, ногтей и кожи.

Вред и противопоказания
- Даже если заболевание панкреатитом протекает в периоде длительной ремиссии, то перед употреблением дыни необходимо получить разрешение врача, поскольку она может быть противопоказана в связи с присущими сопутствующими болезнями и состояниями, а именно:
- Второй тип сахарного диабета: ягода содержит глюкозу.
- При обострённом колите или язве: дынная клетчатка дополнительно активизирует систему пищеварения и провоцирует ухудшение состояния больного.

- Склонность к отёкам, что может быть связано с заболеваниями почек или мочеполовой системы: дыня — это 90% воды.
- Поздний токсикоз при беременности, что приводит к серьёзным нарушениям работы организма.
- Период кормления ребёнка грудью: употребление ягоды может спровоцировать расстройство работы желудка малыша.
Особо вредное воздействие на больного панкреатитом производит дыня в период обострения болезни.
Важно! Больному панкреатитом категорически запрещается кушать неспелую дыню.
- Вред проявляется в следующем:
- Стимуляции выработки желудочного сока и выделения соляной кислоты — ферментов, провоцирующих панкреатические секреции, что ведёт к усилению воспаления.
- Наличие простых сахаров и клетчатки в дынном составе вызывает бродильную диспепсию в кишечнике. Следствие — пенистый и обильный стул, повышение газообразования, вздутие и боли в животе.

- В поджелудочной железе функционируют клетки эндокринной системы. Под воздействием находящихся в дыне углеводов эти клетки работают в режиме большой нагрузки, что негативно сказывается на работе поджелудочной железы.
Нормы употребления
Одноразовая порция ягоды при условии панкреатического спокойствия составляет 100 г. Максимальная суточная доза — 400 г, хотя при хорошей переносимости можно позволить себе и больше, но лучше не рисковать. Кушать дынный плод натощак, перед едой или после того, как сытно поели, категорически запрещается.
Следует помнить, что потребляемая больным дыня должна быть сладкой и спелой. Мякоть нужно выбирать ту, что находится ближе к середине плода, не обгрызать часть, находящуюся возле шкурки.
Вам также полезно будет узнать, можно ли дыню при диабете, беременным и кормящим грудью.
Диетические рецепты при панкреатите
Дыня является плодом, который входит в различные диеты для больных панкреатитом.
При этом употреблять рекомендуется не столько свежий фрукт, сколько блюда из него, например:
- Дынный джем. Для его приготовления понадобится 1 кг ягоды, 2 лимона, килограмм сахара и стакан воды. Первоначально необходимо подготовить саму дыню: её следует хорошо промыть, очистить от кожуры, разрезать на две части, удалить семена и порезать на мелкие кусочки. Затем добавить сахар и оставить на 10 часов. После истечения указанного времени смесь необходимо поставить на огонь, предварительно порезав в неё тонкими ломтиками 1 лимон. Другой цитрус отжимают и добавляют к джему только его сок. Время варки — 1 час. Остывший джем можно тут же употреблять.
- Дынное желе. Готовится из 150 г дынной мякоти, 1 ст. л. сахара, 200 г воды и 1 ст. л. желатина. Очищенное количество дыни помещают в кастрюлю, где уже предварительно закипел сахарный сироп. Смесь должна прокипеть 10 минут, пока дыня не станет мягкой. Параллельно нужно подготовить желатин: развести в воде и нагревать до полного растворения.
 Затем дыню необходимо вынуть из сиропа, в котором она варилась, поместить в желатин и хорошо перемешать. Осталось разлить всё в отдельные формы и поставить в холодильник на остывание.
Затем дыню необходимо вынуть из сиропа, в котором она варилась, поместить в желатин и хорошо перемешать. Осталось разлить всё в отдельные формы и поставить в холодильник на остывание. - Дынный мусс. Для его приготовления надо запастись дынным пюре (300 мл), водой (150 мл), желатином (12 г), сахаром (80 г), лимонным соком (1 ч. л.). Первоначально следует правильно растворить желатин, чтобы не образовалось комочков. Пюре из дыни получают путём натирания ягоды на тёрке или измельчения в блендере. Затем нужно подготовить сироп из воды, сахара и лимонного сока (прокипятить 2 минуты). В сироп добавить растворённый желатин, измельчённую дыню и, хорошо перемешав, поставить остывать в холод. Остывшее желе взбивают миксером до состояния белой пены, разливают по бокалам и ставят в холодильник. Мусс может послужить полезным перекусом.
Как видите, кушать дыню при панкреатите можно, но только если делать это правильно, с соблюдением всех рекомендаций врача и с учётом противопоказаний.
Важно! Независимо от того, насколько полезное дынное блюдо, не переедайте.
В противном случае польза легко превращается во вред для здоровья, восстановление после которого может быть длительным и болезненным.
Теги: Овощи Бахчевые
Была ли эта статья полезна?
Спасибо за Ваше мнение!
Напишите в комментариях, на какие вопросы Вы не получили ответа, мы обязательно отреагируем!
Вы можете посоветовать статью своим друзьям!
65 раз уже помогла
Диета при панкреатите поджелудочной железы
Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в органе. При этом заболевании возникает нарушение поступления ферментов, участвующих в пищеварении, из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Общие правила. Длительность диеты.
Соблюдение правильного питания — это залог быстрого выздоровления. При этой диете необходимо придерживаться определенных правил для исключения возможности развития осложнений.
Общие правила диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой. Необходимо полностью исключить горячие и холодные блюда.
- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Питание при панкреатите в период обострения:
В случае обострения панкреатита необходимо исключить прием любой пищи на несколько суток. Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
В случае не соблюдения диеты при остром течении панкреатита заболевание может быстро перейти в хроническую форму.
Заметьте! В острый период противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Если же у Вас хроническая форма, то следует регулярно проводить профилактическое лечение.
Питание при хроническом панкреатите:
Хроническая форма панкреатита требует педантичного подхода к питанию. Правильное питание, без нарушений, позволяет избежать обострений. Каждое обострение приводит к недостаточности железы.
При хронической форме панкреатита необходимо соблюдать диету № 5.
- Дробное питание до 6 раз в сутки
- количество соли не более 6 грамм
- отварные блюда в протертом или измельченном виде
- питание с повышенным содержанием белка
Список разрешенных продуктов:
|
Крупа (гречка, овсянка, рис, манка) |
Крупу необходимо варить на воде, с последующим добавлением молока и небольшого количества сливочного масла |
|
овощи |
Овощи можно употреблять в виде первых блюд (овощные супы, суп-пюре) или в виде измельченных отварных кусочков. Из разрешенных плодов – картофель, морковь, зеленый горошек, кабачок, тыква, свекла и цветная капуста. |
|
фрукты |
Сырые фрукты употреблять в пищу нельзя. |
|
мясо |
Можно употреблять нежирные сорта мяса: говядину, телятину, крольчатину и мясо куры. Мясо готовится на пару и в виде суфле или котлет из фарша. |
|
рыба |
В еду допускается белая речная рыба, приготовленная на пару. |
|
яйцо |
Допускает приготовление парового омлета из 1 куриного яйца или 3 перепелиных яиц. |
|
Молочные продукты |
Молочные продукты должны быть минимальной жирности |
|
хлеб |
Можно есть небольшое количество пшеничного хлеба 2-3-х дневной давности |
Список полностью или частично ограниченных продуктов:
|
Финики, виноград, бананы |
Провоцируют вздутие живота |
|
Грибы, бобовые, капуста белокачанная |
Содержат грубую клетчатку |
|
Копчености, соленое, фаст фуд, продукты содержащие консерванты и красители |
Раздражают слизистую пищеварительного тракта |
|
Субпродукты (печень, язык, сердце, почки и др. |
Содержат много холестерина |
|
Любые жареные и жирные блюда |
Приводят к обострению заболевания |
|
Молочные продукты с высоким процентом жирности |
Высок риск развития обострения или осложнения заболевания |
Меню питания при панкреатите. Режим питания.
Необходимо помнить, что питание при панкреатите должно быть дробным, порции небольшого размера. Пищу надо отваривать или готовить на пару и измельчать.
Все продукты должны быть качественными без содержания консервантов и красителей.
Соблюдение режима питания и правил диеты позволит избежать осложнений и обострения заболевания.
Рецепты диетических блюд при панкреатите:
Примерное меню диеты при панкреатите:
Завтрак: гречневая каша сваренная на воде с добавлением нежирного молока. Отвар шиповника.
Отвар шиповника.
Второй завтрак: запеченое яблоко. Травяной чай
Обед: овощной суп с куриными фрикадельками. Паштет из телятины. Компот из сухофруктов
Полдник: творожная запеканка из нежирного творога. Кисель
Ужин: Паровая рыбная котлета с отварными овощами и рисом. Травяной чай
Перед сном: компот из шиповника.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Можно ли есть арбуз при панкреатите?
В этой небольшой статье мы дадим ответ на вопрос «Можно ли есть арбуз при панкреатите?» и сведения о метаболизме арбуза при панкреатите.
Нет, при панкреатите нельзя есть арбуз. Панкреатит часто может быть вызван употреблением арбуза. Людям с хронической или острой формой этого заболевания следует стараться включать в свой рацион умеренное количество сырых овощей и фруктов. Делать это не зря.
Возможно ли, что употребление арбуза может усугубить панкреатит?Существует ли реальная возможность развития панкреатита в результате употребления арбуза? Действительно, полосатые ягоды не содержат липидов, а уровень белка в них крайне низок. В совершенстве. С другой стороны, если у человека панкреатит, его организм может реагировать на арбуз следующим образом:
Наличие значительного количества как простых, так и сложных углеводов создает дополнительную нагрузку на организм, заставляя его прилагать больше усилий в реакция на ситуацию. Сильная боль, тошнота и рвота — все это потенциальные побочные реакции, которые могут возникнуть.
Желчегонные свойства и особенности арбуза Панкреатит действует как «провокатор» образования сока и желчи, которые необходимы для активации ферментов поджелудочной железы. Это связано с тем, что панкреатит вызывает воспаление поджелудочной железы.
Поскольку ферменты не способны разрушить волокнистую структуру продукта, расщепление продукта должно происходить исключительно в кишечнике. Пациенты, страдающие панкреатитом, могут испытывать дискомфорт, так как клетчатка способствует газообразованию, вздутию живота, брожению в кишечнике, болезненным коликам и диарее. В то время как клетчатка полезна для здоровых людей, поскольку она помогает желудочно-кишечному тракту работать более эффективно, она не полезна для больных панкреатитом.
Что такое «панкреатит»?Поджелудочная железа играет важную роль в контроле и регулировании метаболизма сахара в организме. Кроме того, он необходим для производства ферментов и переваривания пищи в целом.
Если ваша поджелудочная железа опухнет или воспалится, она потеряет способность выполнять свои обычные функции. Это заболевание известно под своим медицинским термином панкреатит.
Это заболевание известно под своим медицинским термином панкреатит.
То, что вы едите, может повлиять на вашу поджелудочную железу из-за ее тесной связи с остальной частью вашей пищеварительной системы. Камни в желчном пузыре являются распространенным фактором воспалительного процесса, возникающего в поджелудочной железе при остром панкреатите.
С другой стороны, диета может играть большую роль в случаях хронического панкреатита, который характеризуется повторяющимися приступами панкреатита с течением времени. Исследователи лучше понимают продукты, которые могут защитить и даже излечить поджелудочную железу.
Что есть при панкреатите? Чтобы поддерживать здоровую поджелудочную железу, вы должны сосредоточиться на еде, богатой антиоксидантами, с низким содержанием животных жиров и высоким содержанием белка. Постное мясо, фасоль и чечевица, прозрачные супы и альтернативы молочным продуктам также могут быть полезны для здоровья. Вашей поджелудочной железе не придется напрягаться в такой же степени, чтобы справиться с этим.
Согласно исследованию, некоторые люди, страдающие панкреатитом, могут переносить от 30 до 40 процентов потребляемых ими калорий из жиров, при условии, что жир поступает либо из цельных пищевых источников, либо из триглицеридов со средней длиной цепи (ТСЦ). Другим может быть лучше со значительно меньшим ежедневным потреблением жира, например, в среднем 50 граммов или меньше.
Употребление в пищу таких продуктов, как шпинат, черника, вишня и цельнозерновые продукты, может помочь в защите вашей пищеварительной системы, а также в борьбе со свободными радикалами, которые могут повредить ваши органы.
Фрукты являются лучшим вариантом, чем продукты с добавлением сахара, чтобы удовлетворить вашу тягу к сладкому, если у вас панкреатит, потому что те, у кого он есть, более склонны к развитию диабета. Помидоры черри, огурцы, смоченные в хумусе, и фрукты — все это отличные варианты закусок.
Как компоненты арбуза метаболизируются при панкреатите? Толстая кишка является единственным отделом пищеварительного тракта, ответственным за метаболизм пищевых волокон, так как ферменты желудка и двенадцатиперстной кишки не способны расщепить это вещество. Это способствует началу процесса брожения, что в итоге приводит к повышенному газовыделению, метеоризму, болям в животе, созданию жидкого стула.
Это способствует началу процесса брожения, что в итоге приводит к повышенному газовыделению, метеоризму, болям в животе, созданию жидкого стула.
Углеводы изменяют состав сока поджелудочной железы и, в зависимости от количества съеденной сладкой пищи, способствуют секреции инсулина. Этот эффект зависит от того, есть ли у человека диабет.
Тот факт, что арбузный сок содержит как простые, так и сложные углеводы (дисахариды и полисахариды), которые способствуют образованию желчи, повышает риск развития острого панкреатита или ухудшает ситуацию с течением времени. Если у вас панкреатит, вам следует любой ценой избегать употребления жиров. Вследствие этого оценка возможности арбуза при панкреатите должна проводиться в каждом конкретном случае с учетом состояния больного, а также прогрессирования заболевания.
Другие часто задаваемые вопросы об арбузе, которые могут вас заинтересовать.
Сколько стоит арбуз?
Сколько весит средний арбуз?
Как сохранить арбуз свежим
Можно ли заморозить арбуз
Заключение В этой небольшой статье мы дали ответ на вопрос «Можно ли есть арбуз при панкреатите?» и сведения о метаболизме арбуза при панкреатите.
https://www.healthline.com/health/pancreatitis-diet
https://eatgreenpoint.com/35139/
https://en.cavally.org/15186-is-it-possible- to-арбуз-с-панкреатитом-indic.html
Лучшие продукты, которые следует есть и избегать
Панкреатит — это серьезное заболевание, которое возникает при воспалении поджелудочной железы. Поджелудочная железа – это орган, вырабатывающий инсулин и пищеварительные ферменты. Те же ферменты, которые помогают пищеварению, иногда могут повредить поджелудочную железу и вызвать раздражение. Это раздражение может быть кратковременным или длительным.
Определенные продукты могут усилить боль в животе, вызванную панкреатитом. Важно выбирать продукты, которые не будут ухудшать симптомы и не вызывать дискомфорта при выздоровлении от панкреатита.
Читайте дальше, чтобы узнать больше о лучших продуктах питания и продуктах, которых следует избегать во время приступов панкреатита.
Первое лечение панкреатита иногда требует, чтобы человек воздерживался от употребления любой пищи и жидкости в течение нескольких часов или даже дней.
Некоторым людям может потребоваться альтернативный способ получения питания, если они не могут потреблять необходимое количество для правильной работы своего организма. Это может включать специализированные пероральные пищевые добавки, жидкие питательные вещества, вводимые внутривенно, или комбинацию методов.
Когда врач снова разрешает человеку есть, он, скорее всего, порекомендует ему часто есть небольшими порциями в течение дня и избегать фаст-фуда, жареной пищи и продуктов с высокой степенью переработки.
Вот список продуктов, которые могут быть рекомендованы и почему:
- овощи
- бобы и чечевица
- фрукты цельнозерновые продукты 2
- прочие продукты растительного происхождения, не жареный
Эти продукты рекомендуются людям с панкреатитом, потому что они, как правило, имеют низкое содержание жира, что облегчает работу поджелудочной железы, необходимую для пищеварения.
Фрукты, овощи, бобы, чечевица и цельные зерна также полезны из-за содержания в них клетчатки. Употребление большего количества клетчатки может снизить вероятность развития камней в желчном пузыре и острого панкреатита.
Помимо клетчатки, перечисленные выше продукты также содержат антиоксиданты. Панкреатит является воспалительным заболеванием, и антиоксиданты могут помочь уменьшить воспаление.
Постное мясо и рыба
Постное мясо может помочь людям с панкреатитом восполнить потребность в белке. Некоторые примеры включают:
- курица или индейка без кожи
- нежирный или сверхпостный фарш из курицы или индейки
- 95% нежирный говяжий фарш
- корейка или круглые куски говядины или свинины жира, обеспечивая при этом большое количество белка. К ним относятся белая рыба, такая как треска или пикша, и рыбные консервы, упакованные в воде (не в масле). Некоторые исследования показывают, что употребление примерно 2-3 порций рыбы в неделю может даже помочь предотвратить острый панкреатит, не связанный с желчными камнями.

Среднецепочечные триглицериды (ТСЦ)
Хронический панкреатит — это хроническое заболевание, которое может затруднить усвоение организмом питательных веществ из пищи. Если диетические изменения и лекарства не помогают человеку усваивать достаточное количество питательных веществ, врач может назначить пероральные пищевые добавки, чтобы помочь человеку набрать вес и получить необходимые ему питательные вещества.
По данным Европейского общества клинического питания и обмена веществ (ESPEN), пероральные пищевые добавки, содержащие триглицериды со средней длиной цепи (ТСЦ), могут быть полезны для некоторых людей с хроническим панкреатитом.
Однако эти добавки не то же самое, что масляные продукты MCT, которые люди могут покупать для снижения веса или фитнеса.
Масло MCT — это тип жира, и он может не подходить для всех. Например, людям, выздоравливающим от острого панкреатита, может быть рекомендовано соблюдать диету с низким содержанием жиров, которая ограничивает добавленные жиры.

При панкреатите человек должен употреблять добавки, содержащие МСТ, только по рекомендации врача.
Алкоголь
Употребление алкоголя во время приступа острого панкреатита может ухудшить состояние или способствовать развитию хронического панкреатита.
Хроническое употребление алкоголя также может привести к повышению уровня триглицеридов, что является основным фактором риска развития панкреатита.
Для людей, у которых хронический панкреатит вызван употреблением алкоголя, употребление алкоголя может привести к серьезным проблемам со здоровьем и даже к смерти.
Жареная пища и пища с высоким содержанием жира
Жареная пища и пища с высоким содержанием жира, например гамбургеры и картофель фри, могут быть проблематичными для людей с панкреатитом. Поджелудочная железа помогает переваривать жир, поэтому продукты с большим содержанием жира заставляют поджелудочную железу работать интенсивнее.
Другие примеры продуктов с высоким содержанием жиров, которых следует избегать, включают:
- молочные продукты с высоким содержанием жира, такие как сливки, цельное молоко и жирные сыры
- мясные полуфабрикаты, такие как хот-доги и колбасы
- майонез
- картофель чипсы
Употребление этих видов обработанных продуктов с высоким содержанием жира также может привести к сердечным заболеваниям.

Рафинированные углеводы
Зарегистрированный диетолог Дебора Герсберг рекомендует людям с хроническим панкреатитом ограничить потребление рафинированных углеводов, таких как белый хлеб, сладкие закуски и подслащенные напитки, такие как газированные напитки. Рафинированные углеводы могут привести к тому, что поджелудочная железа высвободит большее количество инсулина.
Продукты с высоким содержанием сахара также могут повышать уровень триглицеридов. Высокий уровень триглицеридов является фактором риска острого панкреатита.
Люди, выздоравливающие от панкреатита, могут обнаружить, что они переносят более частый прием пищи небольшими порциями. Питание шесть раз в день может работать лучше, чем питание три раза в день.
Во время выздоровления от острого панкреатита врачи обычно рекомендуют диету с низким содержанием жиров. Это может уменьшить симптомы и помочь предотвратить рецидив острого панкреатита. А вот при хроническом панкреатите рекомендации могут быть другими.

В соответствии с рекомендациями ESPEN большинству людей с хроническим панкреатитом не нужно ограничивать общее потребление жиров. Вместо этого им следует стараться придерживаться сбалансированной диеты.
Однако людям с хроническим панкреатитом может быть рекомендовано избегать диеты с очень высоким содержанием клетчатки. При этом состоянии диета с очень высоким содержанием клетчатки может снизить усвоение питательных веществ.
Люди с панкреатитом могут поговорить с врачом или зарегистрированным диетологом, чтобы составить план питания, отвечающий их конкретным потребностям.
Определенные факторы риска панкреатита, такие как семейный анамнез, изменить нельзя. Однако люди могут изменить некоторые факторы образа жизни, влияющие на риск.
Ожирение увеличивает риск панкреатита, поэтому достижение и поддержание здорового веса может помочь снизить риск развития панкреатита. Здоровый вес также снижает риск образования камней в желчном пузыре, которые являются частой причиной панкреатита.

Употребление большого количества алкоголя и курение также повышают риск развития панкреатита, поэтому сокращение или отказ от них может помочь предотвратить заболевание.
Лечение панкреатита может включать госпитализацию, внутривенное введение жидкостей, обезболивающие и антибиотики. Врач может назначить диету с низким содержанием жиров, но людям, которые не могут есть через рот, может потребоваться альтернативный способ приема пищи.
В некоторых случаях панкреатита могут быть рекомендованы хирургические или другие медицинские процедуры.
Люди с хроническим панкреатитом могут испытывать трудности с перевариванием и усвоением определенных питательных веществ. Эти проблемы повышают риск того, что человек станет недоедающим. Людям с хроническим панкреатитом, возможно, потребуется принимать таблетки пищеварительных ферментов, чтобы помочь пищеварению и усвоению питательных веществ.
В зависимости от человека могут быть рекомендованы определенные витаминные добавки.


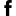
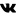
 Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели.
Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели.
 )
)